Julio Gómez Cañedo
Coordinador del equipo de cuidados paliativos domiciliarios. Hospital San Juan de Dios. Santurce (Vizcaya)
El Dr. Julio Gómez iba a comenzar con eso tan típico de “vivimos tiempos complejos”, pero enseguida ha reaccionado y se ha dicho: ¿Cuándo no? Cada época ha tenido sus propios momentos difíciles y también momentos de bonanza, pero el sufrimiento siempre, en unos y en otros, ha sido un problema que nos pone a prueba. ¿Por qué sufrir? ¿Qué sentido tiene? Y para los creyentes supone también un reto para su fe.
Dice el profesor Diego Gracia que el fin de toda vida humana es alcanzar la felicidad, la plenitud. Sin embargo, hay algo radicalmente cierto y es que en ese camino todos sufrimos, vivimos la experiencia del sufrimiento. Sufrimos cuando experimentamos un dolor o cualquier otro síntoma físico, sufrimos cuando perdemos algo o a alguien significativo para nosotros, sufrimos cuando nos sentimos aislados, en soledad o sin apoyos, cuando la crisis económica nos golpea y también sufrimos cuando perdemos el sentido de nuestra vida y nos preguntamos ¿por qué?, ¿para qué todo esto?
Palabras clave: sedación paliativa, sufrimiento, final de vida
Dr. Julio Gómez was going to start with the typical “we are living in complex times”, but he has reacted and asked to himself: Which times have not been complex? Every period had its own complex and good times, but suffering is always something that puts us to the test. Why suffering? What’s the point of it? For the believers it also means a challenge of faith.
Professor Diego García states that the purpose of human live is achieving happiness and plenitude. But there is something radically true, on that path we all live the experience of suffering. We suffer when experiencing pain or any other physical symptom, we suffer when losing something or someone important, we suffer when feeling isolated, lonely or unsupported, when financial crisis beats us, and we also suffer when we lose the sense of life and we wonder “why all this?”.
Keywords: Palliative sedation, Suffering, End of life
01 | Qué es el sufrimiento
¿Quién puede decir que no ha sufrido nunca? Pero ¿Qué es el sufrimiento? Algunos diccionarios se refieren a él como
“sensación penosa causada por una excitación violenta de las terminaciones cutáneas o viscerales de fibras nerviosas especializadas”.
Como vemos es una definición se queda en lo fisiológico.
La IASP (International Association for the Study of Pain) la define:
“sensación y emoción desagradables asociadas a lesiones de los tejidos, presentes o potenciales, o presentadas en tales términos”.
Nuevamente la definición se queda en la experiencia del dolor.
Lo cierto es que cuando estamos junto a una persona enferma. Más aún junto a una persona que padece una enfermedad en fase terminal. Podemos haber aliviado su dolor, pero nos sigue expresando su experiencia de sufrimiento.
La medicina ha avanzado mucho y en el campo del dolor hoy disponemos de fármacos y de técnicas muy potentes para aliviarlo, sin embargo, ya el Dr. Eric Cassell, en un artículo paradigmático, publicado en 1982 en la revista The New England Journal of Medicine con el título «El sufrimiento y los objetivos de la medicina», nos trasmite un mensaje capital: «Los que sufren, no son los cuerpos; son las personas». Javier Barbero suele decir que es posible crear una red de hospitales sin dolor, pero que es absurdo concebir un solo hospital sin sufrimiento.

En ese mismo artículo se apunta una definición:
“El estado específico de distrés que se produce cuando la integridad de la persona se ve amenazada o rota, y se mantiene hasta que la amenaza desaparece o la integridad es restaurada.”
El profesor Ramón Bayés, una autoridad reconocida en el campo de la psicología y sobre todo en el ámbito de la psicología del final de la vida, investido doctor Honoris Causa por la UNED nos recordaba en su discurso de investidura algunas otras definiciones del sufrimiento:
“Loeser y Melzack, por ejemplo, dos autoridades en el campo del dolor, escriben que «el sufrimiento es una respuesta negativa inducida por el dolor pero también por el miedo, la ansiedad, el estrés, la pérdida de personas u objetos queridos y otros estados psicológicos»;
Laín, señala, por su parte, que un hombre enfermo es, esencialmente, un hombre amenazado por la invalidez, el malestar, la succión por el cuerpo, el aislamiento y la proximidad de la muerte; el Informe Hastings sobre “Los fines de la medicina”, nos indica que
«la amenaza que representa para alguien la posibilidad de padecer dolores, enfermedades o lesiones puede ser tan profunda que llegue a igualar los efectos reales que éstas tendrían sobre el cuerpo».
Una de las primeras cosas que aprendí al empezar a trabajar en cuidados paliativos es que hay dos tipos de sufrimiento: el sufrimiento evitable, para el que disponemos de todo un arsenal de tratamientos y un sufrimiento inevitable, que va con la condición humana y para el que no disponemos de medicinas, pero disponemos de algo mucho más importante: la relación construida desde la hospitalidad, la presencia y la compasión.
Esto nos lleva a dos visones del sufrimiento.
- Como PROBLEMA: amenaza importante para la existencia y ante la cual cree que carece de recursos para afrontarla.
- Como MISTERIO, como condición existencial del ser humano (“Homo patiens”), conecta con la experiencia de límite, con la sensación de “estar al límite”. El límite como carencia, que recuerda nuestra condición limitada.
Y ahora, puestos junto a la persona que sufre, ¿qué podemos hacer?
02 | Sobre la sedación paliativa
La Real Academia de la Lengua define sedar como “apaciguar, sosegar, calmar”. Si acudimos al Diccionario Enciclopédico de Medicina define los sedantes como
“sustancias que disminuyen la sensación de dolor, (la excitación del SNC). Se relaciona con sus cualidades analgésicas, tranquilizantes e hipnóticas. Su acción es dosis dependiente.”
Se usan los sedantes para prevenir un daño cierto y previsible. Esto es frecuente en ámbitos como los Cuidados intensivos o la psiquiatría. El no hacerlo es maleficente. Y como tantos otros actos médicos tiene riesgos, incluida la muerte.
En cuidados paliativos se usa la sedación en diferentes situaciones clínicas. Por un lado, ante problemas agudos, inesperados y potencialmente mortales como por ejemplo un sangrado masivo. Por otro, en la situación en que la muerte se presenta como un hecho inminente e inevitable y la persona sufre por dolor, dificultad respiratoria, delirium agitado…
Dice la Organización Médica Colegial (OMC) que
“en Medicina se entiende por sedación la administración de fármacos para disminuir la ansiedad, la angustia y, eventualmente, la conciencia del enfermo. En Medicina Paliativa se entiende por sedación la administración de fármacos apropiados para disminuir el nivel de conciencia del enfermo ante la presencia de un síntoma refractario a los tratamientos disponibles.”
Se dice que un síntoma es refractario
“Cuando un síntoma no puede ser adecuadamente controlado a pesar de intensos (en el original agresivos) esfuerzos para identificar un tratamiento tolerable que no comprometa la conciencia del paciente” (Cherny y Portenoy).
“La sedación, en sí misma, es un recurso terapéutico más y por tanto éticamente neutro; lo que puede hacer a la sedación éticamente aceptable o reprobable es el fin que busca y las circunstancias en que se aplica. Los equipos que atienden a enfermos en fase terminal necesitan una probada competencia en los aspectos clínicos y éticos de la medicina paliativa, a fin de que la sedación sea indicada y aplicada adecuadamente.” (OMC)
03 | Otras buenas prácticas al final de la vida
Sin embargo, a nivel de la población, es todavía muy frecuente la confusión entre sedación y eutanasia y de igual manera con otras prácticas de la medicina que no sólo son éticamente correctas, sino que son reconocidas como buena práctica clínica.
De ellas quiero destacar dos: la adecuación del esfuerzo terapéutico, que es la retirada o no inicio de tratamientos médicos que no aporten una mejoría a la persona enferma y tan solo sirvan para prolongar la vida, en ocasiones a costa de un mayor sufrimiento. Y la otra la retirada o no inicio de tratamientos a petición de la persona enferma que, en virtud de su autonomía, solicita la retirada de cualquier tratamiento que considere, desde sus principios y escala de valores, que no le aportan nada a su vida y por el contrario los siente como una carga y sufrimiento añadido. Esta solicitud de retirada o no inicio de tratamientos es también una buena práctica médica y está amparada por la legislación.
Ninguna de estas tres se debe considerar una forma de eutanasia y debemos evitar cualquier calificativo de la palabra eutanasia (directa, indirecta, pasiva, activa, occisiva,… y otros muchos que se han venido “inventando” con el tiempo).
04 | Entonces ¿Qué es la eutanasia?
Necesitamos acercarnos a una definición de eutanasia que pueda permitirnos comprender qué hay detrás de esta palabra que está en boca de todos, que genera tan confusión y debate y que además nos permita diferenciarla de las buenas prácticas más arriba mencionadas. La definición podría ser la que sigue:
“Actuación de un profesional sanitario que produce de forma deliberada la muerte de su paciente con una enfermedad irreversible, porque éste, siendo capaz, se lo pide de forma expresa, reiterada y mantenida, por tener una evidencia de sufrimiento derivada de su enfermedad que experimenta como inaceptable, y que no se ha conseguido mitigar por otros medios.”
Quiero destacar las ideas clave de esta aproximación a su definición:
- La realiza un profesional sanitario.
- La finalidad no contiene ambigüedades: provocar la muerte
- El contexto: una enfermedad irreversible
- La persona: es capaz de tomar decisiones por sí misma.
- La decisión: es expresa, sin ambigüedad. Es reiterada, no es algo aislado. Es mantenida, no es un mal día y luego ya desaparece.
- La experiencia: un sufrimiento que la persona considera inaceptable
- La intervención: se ha tratado aliviar la experiencia de sufrimiento de la persona sin éxito.
05 | Y cuando el sufrimiento es existencial… y es insoportable (y refractario)
Escribían nuestros compañeros del Hospital San Juan de Dios de Pamplona en la sección de Cartas al director de la revista Atención Primaria en enero de 2016:
La indicación de sedación paliativa por sufrimiento existencial es una realidad ante la que no podemos cerrar los ojos. Así lo constatan diversos trabajos en distintos entornos. La delgada línea que separa la pérdida de sentido para seguir viviendo del sufrimiento existencial refractario es motivo no pocas veces de distanciamiento entre todos los implicados. En los últimos tiempos han surgido propuestas que amplían las posibilidades de ayuda psicológica a estas personas, como por ejemplo la terapia de la dignidad. Sin embargo, también sabemos que algunos de nuestros pacientes son refractarios a las mismas.
Es necesario que nos planteemos, no como reflexión teórica, sino al lado de la persona sufriente, qué podemos hacer ante su experiencia de sufrimiento y si la única respuesta es la eutanasia o desde los cuidados paliativos tenemos herramientas de acompañamiento y alivio incluida, por qué no, la sedación paliativa por sufrimiento existencial / espiritual refractario.
Y esto porque si algo caracteriza a los profesionales de nos dedicamos a los cuidados paliativos es que aceptamos el reto de acompañar a la persona hasta el final de su vida sin huir del sufrimiento, que es para nosotros un imperativo ético: no abandonar en el sufrimiento.
El sufrimiento de las personas que atendemos, entendido como definíamos al inicio de este artículo, nos exige como profesionales y equipos la preparación para acompañar, deliberar y aliviar la experiencia de la persona.
Exige el entrenamiento clínico para el alivio de los innumerables síntomas físicos que son fuente de sufrimiento, el entrenamiento emocional para una intervención terapéutica basada en la empatía, la autenticidad y la aceptación incondicional, el conocimiento de los recursos sociales a los que la persona tiene derecho y que pueden aliviar una parte importante de su dolor.
Exige la honestidad y la humildad para reconocer nuestros límites y no considerar refractario lo que tal vez sea sólo un síntoma difícil.
Exige el cultivo de unas actitudes que posibiliten el tránsito en la experiencia existencial / espiritual de la persona enferma desde el caos a la aceptación y desde ésta a la transcendencia. Estas actitudes son: la hospitalidad, la presencia y la compasión.
Y todo esto nos remite a que una intervención así necesita de un equipo que trabaje interdisciplinarmente.
06 | La persona del profesional ante el sufrimiento
Los profesionales que estamos al lado de personas que sufren nos vemos expuestos a su dolor y en ocasiones, si no vamos adecuadamente preparados, este dolor puede afectar al profesional de modo que pierda la capacidad de acompañar, deliberar y aliviar.
Y esto se da porque la tarea de acompañar al doliente implica un proceso de inmersión, a su lado, en su experiencia. Lo que en ocasiones he comparado con “bajar al pozo” en donde hay una persona atrapada y que no tiene otra forma de salir si no baja el “rescatador” allí abajo. Esta bajada, nadie lo duda, tiene riesgos. De igual modo los tiene adentrarse en la experiencia del doliente.
Suelo utilizar una expresión que de un modo sencillo nos permita comprender la importancia del autoconocimiento para poder desarrollar esta tarea:
“No puedo acompañar a una persona a lugares a los que no me atrevo a entrar”.
Los profesionales somos parte de esta cultura actual que pretende negar y ocultar el sufrimiento y la muerte. Y, sin embargo, en nuestro trabajo hemos optado por vivir inmersos en ello. Necesitamos dotarnos de la preparación para asumir los riesgos con responsabilidad hacia nosotros mismos y hacia las personas a quienes acompañemos.
De otro modo corremos el riesgo de buscar el alivio de nuestro propio sufrimiento y no el de la persona. Que busquemos salidas rápidas porque nos cuesta sostener su dolor. Y que incluso la sedación sea más una respuesta a nuestro sufrimiento que al de la persona enferma.
Esta preparación para acompañar nos recordaba la doctora en psicología Maria Die Trill, (Congreso Nacional de Cuidados Paliativos, Madrid 2014) nos debe llevar a identificar claramente:
- Nuestra motivación y expectativas ante el trabajo que realizamos, ante las personas dolientes que acompañamos y sus seres queridos y también ante nosotros mismos.
- Nuestros propios miedos.
- Nuestras pérdidas (que también las hemos tenido) y cómo nos han afectado.
- Nuestras despedidas, sobre todo esas que tenemos pendientes. (Dejar marchar)
- Lo que nos hace sentir vulnerables.
Solo desde este camino de profundización en nosotros mismos saldremos con las herramientas para acompañar a las personas sin miedo a reconocer nuestra propia vulnerabilidad y nuestras emociones. Tal vez todo esto tiene también mucho que ver con el desgaste experimentado durante esta pandemia por tantos profesionales y a la vez es una oportunidad para seguir creciendo.
Somos profesionales y antes de todo, personas. Negar lo que sentimos, intentar desconectar no es el camino. El camino pasa por reconocer lo que se mueve en nuestro interior y aceptarlo y por aprender a vivir conectados, pero eso es ya otro tema para otra ocasión.
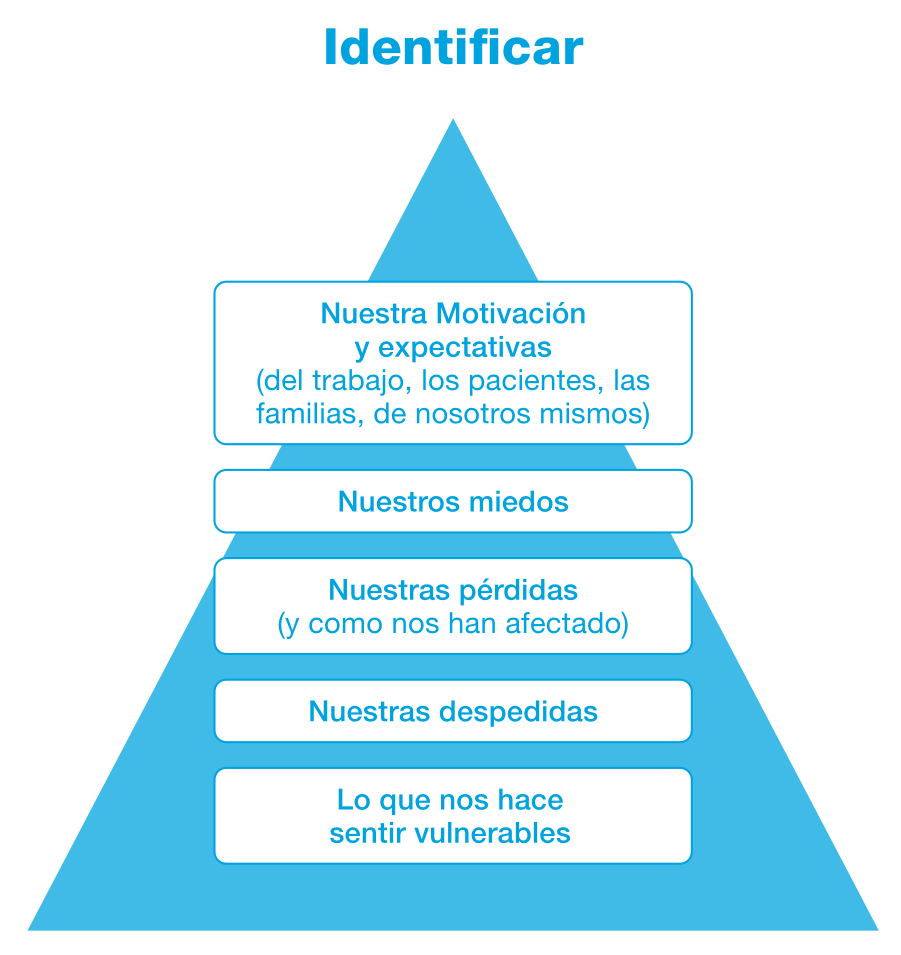
Tomado de Maria Die Tril,
Congreso Nacional Cuidados Paliativos. Madrid 2014.
Bibliografía
Barbero, J (2003). Master de cuidados paliativos. Universidad de Valladolid.
Bayés, R., (2009) Discurso de investidura como Doctor Honoris Causa en Psicología de la UNED.
Claudio Calvo Espinós, C., Gabriela Picco Brunetto, G., Yolanda Santesteban , Y.Zazpe, Miren Marquinez, M. Martín (2016). La sedación paliativa por sufrimiento existencial en atención primaria: una delgada línea roja. Aten Primaria. 2016;48: 69-70.
Cassell, E.J. (1982). The nature of suffering and the goals of Medicine.The New England Journal of Medicine, 306, 639-645.
Cherny NI, Portenoy NK. (1994) Sedation in the management of refractory symptoms: guidelines for evaluation and treatment. J Palliat Care 1994; 10: 31-38.
Consejo General de Colegios Oficiales de Médicos (2012). Guía de sedación paliativa.
Merskey, H. (1979). Pain tems: A list with definitions and a note on usage. Recommended by the International Association for the Study of Pain (IASP) Subcomrnittee on Taxonomy. Pain, 6, 249-252.
Trill, M. D. (2014). Congreso Nacional de Cuidados Paliativos: Madrid 2014.

